Impacto de la COVID-19 en la epidemiología del dengue en Latinoamérica (2020–2024): análisis crítico y perspectivas futuras
Impact of COVID-19 on Dengue Epidemiology in Latin America (2020–2024): Critical Analysis and Future Perspectives
Ariel Torres
1 Facultad de Ciencias de la Salud y Bienestar Humano, Universidad Tecnológica Indoamérica/ Quito Pichincha/ Ecuador;arieltorres@uti.edu.ec.
2 *Facultad de Ciencias de la Salud y Bienestar Humano, Universidad Tecnológica Indoamérica/ Quito Pichincha/ Ecuador;gisselletrujillo@uti.edu.ec;gisselle9223@gmail.com.
3 Facultad de Ciencias de la Salud y Bienestar Humano, Universidad Tecnológica Indoamérica/ Quito Pichincha/ Ecuador;marinacalvo@uti.edu.ec.
4 Facultad de Ciencias de la Salud y Bienestar Humano, Universidad Tecnológica Indoamérica/ Quito Pichincha/ Ecuador;danielsanchez@uti.edu.ec.
Autor de corespondencia. gisselletrujillo@uti.edu.ec;gisselle9223@gmail.com
RESUMEN
El dengue se mantuvo como un problema estructural de salud pública en Latinoamérica entre 2020 y 2024, incluso durante la pandemia por COVID-19. Esta revisión narrativa crítica analiza tres etapas: pandemia (2020–2021), transición (2022–2023) y pospandemia (2024). Durante la pandemia, la aparente disminución de casos se debió principalmente al colapso de la vigilancia epidemiológica y al solapamiento clínico con la COVID-19. En la etapa de transición se observó un repunte sostenido asociado al cambio climático, la urbanización no planificada, la movilidad humana y el debilitamiento de los programas de control vectorial. En 2024 se registró el mayor brote histórico en la región, con más de siete millones de casos, impulsado por la circulación simultánea de múltiples serotipos y fenómenos climáticos extremos. Estos hallazgos evidencian la necesidad de sistemas de vigilancia integrados, resiliencia institucional y cooperación internacional para enfrentar este desafío creciente.
Palabras clave: dengue; COVID-19; Latinoamérica; epidemiología; vigilancia epidemiológica; cambio climático; Aedes aegypti; serotipos.
ABSTRACT
Dengue remained a major structural public health challenge in Latin America between 2020 and 2024, even during the COVID-19 pandemic. This narrative critical review analyses three stages: pandemic (2020–2021), transition (2022–2023), and post-pandemic (2024). During the pandemic, the apparent decline in cases was mainly due to the collapse of surveillance systems and the clinical overlap with COVID-19. In the transition stage, a sustained resurgence was observed, linked to climate change, unplanned urbanization, human mobility, and the weakening of vector control programmes. In 2024, the region faced its largest historical outbreak, with more than seven million cases driven by the simultaneous circulation of multiple serotypes and extreme climate events. These findings highlight the urgent need for integrated surveillance systems, institutional resilience, and international cooperation to address this growing challenge.
Keywords: dengue; COVID-19; Latin America; epidemiology; disease surveillance; climate change; Aedes aegypti; serotypes.
INTRODUCIÓN
Entre 2020 y 2021, durante la fase de mayor reporte de casos de la pandemia por COVID-19, la atención sanitaria se centró en esta emergencia debido a su rápida tasa de contagio y elevada morbi-mortalidad. Sin embargo, la enfermedad causada por el virus del dengue, transmitida por mosquitos del género Aedes aegypti, persistió como un preocupante problema de salud pública en América Latina. En las últimas décadas, esta patología ha mostrado un crecimiento significativo tanto en su incidencia como en su distribución geográfica, convirtiéndose en un problema endémico en varios países de la región. Factores como el crecimiento urbano desorganizado, el cambio climático, la movilidad humana, limitación de programas en la captación de casos y las desigualdades en el acceso a servicios de salud han contribuido de manera decisiva a la expansión del vector y a la persistente transmisión de la enfermedad1.
La irrupción de la pandemia de COVID-19 en 2020 generó una reestructuración significativa en los sistemas de salud de América Latina, al redirigir gran parte de los recursos técnicos y económicos a la atención de la nueva emergencia sanitaria. Como consecuencia, se observó una reducción inicial en los casos notificados de fiebre tropical en varios países, atribuida tanto a las restricciones de movilidad como al probable subregistro de casos durante la emergencia sanitaria. Sin embargo, con el descenso progresivo de los casos agudos de COVID-19., varios países latinoamericanos experimentaron un rebote significativo en la fiebre tropical, especialmente entre 2022 y 2024. Esta tendencia ha establecido preguntas básicas sobre el impacto de la pandemia en la vigilancia epidemiológica, el reporte oportuno de casos, la dinámica vectorial, el alcance de los servicios públicos de salud y la capacidad de reacción institucional2. En este contexto, el período pospandémico se presenta como una etapa crítica para el análisis de la fiebre tropical, no solo por el incremento en el número de casos, sino también por los factores sociales y ambientales que han reconfigurado su dinámica de transmisión.
La nueva evidencia indica la expansión geográfica de la enfermedad en relación con áreas endémicas, así como la amplificación de brotes en regiones vulnerables no endémicas. A ello se suman nuevas condiciones climáticas extremas, como la manifestación del fenómeno de El Niño, que han favorecido la reproducción del vector y la persistencia de focos epidémicos en distintas regiones del continente. Este panorama, ha replanteado la necesidad de realizar una revisión narrativa crítica que permita analizar a profundidad cómo se ha comportado epidemiológicamente el dengue en América Latina durante el periodo comprendido entre 2020 y 2024. Esta revisión se estructura mediante el modelo PEO, centrándose en la población general de países latinoamericanos, la exposición al periodo durante y pos-COVID-19 y los resultados vinculados a la incidencia, brotes, distribución geográfica y factores epidemiológicos del dengue1.
El objetivo general del estudio es analizar el comportamiento de variables epidemiológicas del dengue en Latinoamérica durante la pandemia de COVID-19 y en el periodo pospandémico mediante una revisión narrativa crítica de la literatura científica. Específicamente, se propone describir los cambios en la incidencia y prevalencia de la enfermedad, caracterizar factores determinantes implicados (climáticos, sociales y sanitarios) y comparar la distribución geográfica antes y después de la pandemia. Los hallazgos de esta revisión permitirán no solo una comprensión más profunda del fenómeno, sino también aportar insumos relevantes para la formulación de políticas públicas integradas y basadas en evidencia que respondan de manera eficaz a este reto emergente.
Etapa 1: Pandemia (2020–2021)
Durante esta fase de la pandemia por COVID-19, que abarcó de enero de 2020 a diciembre de 2021; diversos países latinoamericanos, entre ellos Brasil, Perú y Colombia, reportaron una aparente disminución en la incidencia y los casos notificados de dengue. Este fenómeno se interpretó inicialmente como un efecto positivo y colateral de las medidas sanitarias implementadas para frenar la propagación del SARS-CoV-2, entre estas: el confinamiento domiciliario, las restricciones de movilidad, el cierre de instituciones educativas y espacios públicos, así como el refuerzo en prácticas de higiene personal y comunitaria3-5.
Sin embargo, estudios posteriores sugieren que esta aparente disminución del reporte de casos estuvo fuertemente sesgada por un subregistro generalizado. Los sistemas de vigilancia epidemiológica se vieron saturados y no priorizaron el monitoreo del arbovirosis frente a la emergencia del COVID-19, lo cual generó una reducción significativa en la notificación de casos. Además, la similitud en las presentaciones clínicas entre dengue y COVID-19 —fiebre, cefalea, mialgias, náuseas y malestar general— complicó el diagnóstico diferencial, provocando errores diagnósticos y subestimación de coinfecciones6,7.
A pesar de las limitaciones diagnósticas y de vigilancia, varios trabajos alertaron que la transmisión del dengue no se detuvo durante este periodo, sino que continuó de manera sostenida y solapada, especialmente en regiones endémicas con condiciones ambientales propicias para la reproducción del Aedes aegypti; reforzando la hipótesis de que el dengue persistió en la sombra de la pandemia, con una visibilidad (captación de casos) reducida más que una incidencia real disminuida1,2.
La aparente reducción en los casos notificados de dengue durante la fase aguda de la pandemia por COVID-19 constituye un fenómeno complejo, que ha sido interpretado de forma ambivalente en la literatura científica. Por un lado, las estrictas medidas de control implementadas entre 2020 y 2021 —como el confinamiento, la limitación de movilidad, el cierre de instituciones y la intensificación de la higiene— generaron cambios temporales en la dinámica de transmisión de diversas enfermedades infecciosas, incluidas aquellas transmitidas por vectores. De acuerdo con los datos oficiales de varios países latinoamericanos, la incidencia reportada de dengue disminuyó respecto a los años previos3-5. Este descenso fue inicialmente considerado un efecto colateral positivo de las políticas sanitarias enfocadas en contener la propagación del SARS-CoV-2.
Sin embargo, una revisión crítica de este fenómeno revela que la disminución en las cifras no refleja necesariamente una reducción real en la transmisión del dengue, sino más bien un debilitamiento de las capacidades de vigilancia epidemiológica. Durante los momentos más críticos de la pandemia, los sistemas de salud pública se vieron rebasados por la demanda asistencial asociada al COVID-19, desviando recursos técnicos, humanos y financieros que históricamente estaban destinados al monitoreo de otras enfermedades endémicas. En consecuencia, se produjo una desatención estructural hacia las arbovirosis, lo cual derivó en un subregistro significativo de casos, como han alertado diversos autores7,8.
A este fenómeno se sumó un desafío clínico relevante: la superposición sintomática entre dengue y COVID-19. Ambas enfermedades comparten síntomas generales como fiebre, cefalea, mialgias, fatiga, náuseas e incluso exantemas, dificultando el diagnóstico diferencial, especialmente en contextos de limitada capacidad de laboratorio o escaso acceso a pruebas confirmatorias6,9. Esta similitud no solo propició errores diagnósticos y tratamientos inadecuados, sino que también invisibilizó posibles coinfecciones, las cuales han sido documentadas con implicaciones clínicas importantes10. De hecho, se ha planteado que la falta de tamizaje sistemático para dengue en pacientes febriles con sospecha de COVID-19 agravó el subregistro, perpetuando una percepción distorsionada de la verdadera carga del dengue en ese periodo11.
Desde una perspectiva epidemiológica, diversos trabajos coinciden en que el dengue no desapareció durante los años más críticos de la pandemia, sino que persistió con una transmisión silenciosa, especialmente en zonas endémicas con condiciones climáticas y ecológicas favorables para la reproducción del Aedes aegypti12. Este vector, altamente adaptado a entornos urbanos y periurbanos, continuó desarrollándose en criaderos domiciliarios y comunitarios, en muchos casos fuera del radar de los equipos de salud por la paralización temporal de campañas de control vectorial. En este sentido, algunos autores sostienen que la pandemia no interrumpió la circulación viral del dengue, sino que invisibilizó su vigilancia y respuesta 13.
Además, la pandemia exacerbó las desigualdades sociales que históricamente han condicionado la propagación del dengue. La sobrepoblación en viviendas, la informalidad urbana, la escasez de agua potable y saneamiento básico, y la falta de servicios de salud en comunidades vulnerables, no desaparecieron durante el confinamiento, sino que se profundizaron, perpetuando las condiciones estructurales que favorecen la persistencia del vector14.
Este análisis sugiere que la reducción observada en los reportes de dengue entre 2020 y 2021 no debe interpretarse como una disminución epidemiológica real, sino como una expresión del colapso parcial de la vigilancia integrada durante la emergencia por COVID-19. La “sombra epidemiológica” atribuida a la pandemia dejó al dengue en un segundo plano, lo que probablemente permitió una circulación viral sostenida sin adecuada detección, diagnóstico ni control. Esta situación, lejos de resolver el problema, contribuyó a su acumulación y posterior repunte en los años subsiguientes, como evidencian los registros de 2022 en adelante.
Etapa 2: Transición (2022–2023)
Con la curva de carácter descendente progresivo de los casos de COVID-19 y la flexibilización de las medidas sanitarias, a partir de enero 2022 se evidenció un incremento significativo de casos de dengue en América Latina. Algunos países como México, Bolivia, Argentina, Colombia y diversas naciones centroamericanas comenzaron a registrar repuntes sostenidos, alcanzando cifras superiores a las observadas en los años prepandémicos15-17.
Por otra parte, estudios epidemiológicos y de mapeo geográfico situacional señalaron que este aumento no solo se limitó a zonas tradicionalmente endémicas, sino que se produjo una expansión territorial hacia regiones de altitud media, áreas periurbanas y ciudades con infraestructura deficiente en saneamiento y control vectorial. Esta redistribución geoespacial se vinculó también con los procesos de urbanización desordenada, incremento de la movilidad humana y debilidades estructurales en la planificación urbana y de los servicios de salud18,19.
Además, factores climáticos como el aumento de la temperatura media, la variabilidad estacional de las lluvias y la mayor frecuencia de eventos extremos fueron identificados como factores impulsores y fundamentales del incremento significativo de casos del dengue20. En este contexto, otros estudios alertaron sobre la creciente resistencia del vector Aedes aegypti a insecticidas convencionales, como los piretroides y el temefos, lo que podría estar dificultando los esfuerzos de control vectorial21,22.
El incremento significativo de casos de dengue en América Latina a partir de enero de 2022, tras la fase aguda de la pandemia por COVID-19, representa un fenómeno multicausal que revela profundas vulnerabilidades estructurales en los sistemas sanitarios y urbanos de la región. Esta reemergencia, observada especialmente en países como México, Bolivia, Argentina y Colombia, debe ser comprendida a la luz de diversos factores interrelacionados que se intensificaron en el contexto de recuperación potspandémica.
Con la progresiva disminución de los casos graves de COVID-19 y el relajamiento de las medidas de confinamiento y control sanitario, se restableció la movilidad social, la circulación regional y la actividad económica. Estos elementos, que inicialmente fueron positivos para la reactivación de las sociedades, generaron también condiciones propicias para la reactivación de ciclos epidémicos del dengue. Como han señalado Vázquez, López y Medina, el retorno a la normalidad implicó también la reexposición masiva de las poblaciones a contextos urbanos con alta presencia del vector Aedes aegypti, cuyos criaderos domésticos y comunitarios no habían sido controlados adecuadamente durante la pandemia15.
En este periodo de transición, no solo se observó un aumento en la incidencia del dengue en zonas endémicas, sino también una notable expansión territorial del virus hacia regiones de altitud media, áreas periurbanas y zonas anteriormente no afectadas. Estudios geoespaciales han documentado esta redistribución, evidenciando que el vector ha logrado adaptarse a condiciones climáticas y ecológicas antes consideradas marginales para su reproducción. Este hallazgo reviste especial preocupación, ya que la circulación del virus en nuevas regiones implica poblaciones con baja inmunidad previa, mayor riesgo de formas graves y servicios de salud poco preparados para su abordaje18,19.
Esta expansión no puede entenderse aisladamente de los procesos de urbanización acelerada y desordenada, especialmente en asentamientos informales, donde el acceso a agua potable, saneamiento básico y recolección de residuos sólidos es precario. Estas condiciones no solo facilitan la proliferación del vector, sino que dificultan la implementación sostenida de estrategias de control. A su vez, el crecimiento urbano sin planificación ha fragmentado los sistemas de atención y vigilancia, debilitando la capacidad de respuesta ante brotes emergentes 23.
Por otro lado, el papel del cambio climático en el resurgimiento del dengue ha sido ampliamente documentado. En particular, el incremento sostenido de la temperatura media, la alteración de los patrones de precipitación y la mayor frecuencia de fenómenos meteorológicos extremos han ampliado la ventana ecológica de reproducción del Aedes aegypti. Estos factores han generado ciclos más prolongados de transmisión, incluso en estaciones tradicionalmente secas, y han favorecido la persistencia del vector en altitudes superiores a los 1.500 metros sobre el nivel del mar20.
Sumado a ello, la resistencia creciente del mosquito a los insecticidas convencionales, como los piretroides y el temefos, constituye un obstáculo mayor para las estrategias de control químico, históricamente dominantes en la región. Estudios han reportado una expansión sostenida de mutaciones genéticas tipo kdr que confieren resistencia al Aedes aegypti frente a insecticidas de uso masivo, limitando la eficacia de las fumigaciones y obligando a reconsiderar enfoques integrados que incluyan control biológico, educación comunitaria, mejoramiento ambiental y participación social activa21,22.
En conjunto, el resurgimiento del dengue en 2022–2023 debe interpretarse no como un simple rebrote pospandémico, sino como el reflejo de una transición crítica en la ecología del vector, la epidemiología del virus y la gestión sanitaria. Este escenario plantea el reto urgente de fortalecer los sistemas de vigilancia integrada, adaptar los programas de control vectorial a la nueva realidad geográfica y ecológica, e incorporar variables climáticas y sociales en los modelos predictivos de riesgo. Si bien la experiencia de la pandemia evidenció la capacidad de los países para implementar medidas extraordinarias, también dejó al descubierto la necesidad de sistemas de salud resilientes que no descuiden enfermedades endémicas durante emergencias globales.
Etapa 3: Postpandemia (2024)
El año 2024 representó un punto realmente crítico y álgido en la epidemiología del dengue en América Latina, con más de 7 millones de casos reportados en la región, según datos oficiales de la Organización Panamericana de la Salud24. Se trató del mayor número de casos reportado desde que se tiene registro epidemiológico del dengue, citando entre los países con mayor reporte de casos a: Brasil, Paraguay, Argentina, Bolivia y Perú.
La combinación de diversos factores agravó o favoreció la situación. Por un lado, el fenómeno natural de El Niño generó un aumento significativo de las lluvias y las temperaturas, lo que creó condiciones ideales para la proliferación del mosquito como vector25,26. Por otro, las secuelas estructurales de la pandemia, como la fragilidad de los sistemas de salud pública, la sobrecarga del personal sanitario y la disminución de las capacidades comunitarias de respuesta, obstaculizaron las acciones preventivas y de mitigación27,28.
Se identificaron, además, mutaciones genéticas en poblaciones de Aedes aegypti que aumentaron su resistencia a compuestos químicos comúnmente utilizados para el control vectorial, como los piretroides y organofosforados, lo que plantea serios desafíos para las estrategias tradicionales de manejo y control del vector a mediano y largo plazo29. Esta etapa ha sido interpretada por expertos como un llamado urgente a integrar sistemas de monitoreo climático, vigilancia entomológica y participación comunitaria en una estrategia regional adaptativa frente al cambio climático y la resiliencia epidemiológica 1,30. Así mismo un estudio en Ecuador documentó la adaptabilidad del Aedes aegypti a zonas de altitud intermedia, donde anteriormente no se registraba su presencia. A través de muestreos entomológicos y análisis geoespaciales, los investigadores evidenciaron la presencia activa del vector en regiones situadas entre los 1.500 y 2.200 metros sobre el nivel del mar, especialmente en áreas urbanas con microclimas cálidos, condiciones de humedad persistente y deficiente infraestructura sanitaria. Así mismo, durante el año 2024, se reportó la aparición y circulación activa de serotipos del virus del dengue —especialmente DENV-3 y DENV-4— en regiones donde históricamente predominaban los serotipos DENV-1 y DENV-2. Esta reconfiguración serotípica ha sido vinculada al aumento de la movilidad humana postpandemia, a la expansión del Aedes aegypti hacia nuevas áreas y a factores ecológicos propiciados por el cambio climático. La circulación simultánea de múltiples serotipos incrementa el riesgo de formas graves de la enfermedad, como el dengue grave, debido a la potenciación inmunológica por infección secuencial. Esta situación plantea un desafío adicional para las estrategias de vigilancia, diagnóstico y respuesta sanitaria31.
El año 2024 ha sido catalogado por expertos como un punto de inflexión en la historia reciente de la epidemiología del dengue en América Latina. El reporte de más de siete millones de casos —el número más alto desde que se tiene registro sistemático— no solo constituye una alerta sanitaria regional, sino también una señal clara de que la gestión tradicional del dengue resulta insuficiente frente al nuevo contexto climático, social y sanitario. Este récord epidemiológico, que afectó con particular fuerza a países como Brasil, Paraguay, Argentina, Bolivia y Perú, es el resultado de una convergencia de múltiples factores, entre ellos eventos climáticos extremos, debilidad institucional postpandemia, evolución adaptativa del vector y diversidad serotípica viral emergente30.
Uno de los determinantes más poderosos en el escenario del 2024 fue el fenómeno natural de El Niño, que generó un incremento considerable en la temperatura ambiental y en los niveles de precipitación. Esta combinación creó condiciones ecológicas ideales para la proliferación de Aedes aegypti, acelerando su ciclo reproductivo y favoreciendo una mayor densidad vectorial en zonas urbanas y rurales25,26. A diferencia de años anteriores, donde la transmisión mostraba cierta estacionalidad, en 2024 se observaron ciclos prolongados e incluso transmisiones fuera de los patrones climáticos habituales. Este patrón ha sido descrito también en otras regiones del mundo tropical, y se asocia a la expansión de los nichos ecológicos del vector bajo presiones del cambio climático1.
Paralelamente, la región arrastraba las secuelas estructurales de la pandemia por COVID-19. Los sistemas de salud pública, ya debilitados, enfrentaron dificultades logísticas y presupuestarias para sostener las campañas de control vectorial, educación sanitaria y vigilancia epidemiológica. Diversos Autores documentaron cómo la sobrecarga del personal sanitario y la fragmentación institucional redujeron la capacidad de respuesta frente a brotes focales27. A ello se sumó el desgaste comunitario: muchas poblaciones, desmovilizadas tras años de emergencia sanitaria, mostraron baja participación en actividades de control ambiental y prevención, lo que exacerbó la reemergencia de criaderos domésticos y peri domiciliarios32-35.
A nivel entomológico, el problema se agravó por la emergencia de resistencia genética del vector a insecticidas convencionales como piretroides y organofosforados. Estudios realizados en Brasil, Perú y Ecuador han identificado mutaciones del tipo kdr (knockdown resistance), que confieren al Aedes aegypti una mayor tolerancia a compuestos químicos usados durante décadas en campañas de fumigación29. Esta resistencia representa una amenaza directa a la eficacia de los métodos tradicionales de control, y obliga a las autoridades sanitarias a rediseñar sus estrategias, incorporando enfoques integrados, tecnologías innovadoras y participación comunitaria.
Otro hallazgo relevante de este periodo fue la expansión altitudinal del vector. En Ecuador, se reportó la presencia activa de Aedes aegypti en zonas situadas entre los 1.500 y 2.200 metros sobre el nivel del mar, algo impensado hasta hace poco tiempo. Esta expansión fue facilitada por microclimas urbanos cálidos y húmedos, una infraestructura sanitaria deficiente y procesos de urbanización acelerada19. El hecho de que el vector haya colonizado nuevas altitudes no solo pone en riesgo a poblaciones no inmunizadas previamente, sino que también modifica la cartografía del riesgo epidemiológico, exigiendo una actualización urgente de los sistemas de alerta temprana y vigilancia entomológica.
En términos virológicos, 2024 también estuvo marcado por un fenómeno preocupante: la circulación simultánea de múltiples serotipos del virus del dengue. En varias regiones, especialmente en la zona andina y en el Cono Sur, se documentó la presencia de los serotipos DENV-3 y DENV-4, en contextos donde históricamente predominaban DENV-1 y DENV-2. Esta reconfiguración serotípica representa un riesgo añadido para la salud pública, ya que la infección secuencial con diferentes serotipos aumenta la probabilidad de desarrollar formas graves de la enfermedad, como el dengue hemorrágico, debido a fenómenos de potenciación inmunológica (ADE, antibody-dependent enhancement). Este hallazgo también pone de manifiesto la necesidad de mejorar el diagnóstico serotípico y la vigilancia genómica en la región, componentes que aún son débiles o inexistentes en muchos países31.
En resumen, el año 2024 debe ser interpretado como un punto de inflexión en la historia del dengue en América Latina, no solo por la magnitud del brote, sino por lo que revela sobre las debilidades estructurales y ecológicas del abordaje actual. La combinación de factores climáticos, institucionales, entomológicos y virales demuestra que el dengue ha dejado de ser un problema cíclico y localizado para convertirse en un fenómeno dinámico, transfronterizo y multidimensional. Frente a este escenario, se requiere con urgencia una estrategia regional adaptativa, basada en la integración de sistemas de monitoreo climático, vigilancia entomológica, análisis genómico viral y participación comunitaria activa. La resiliencia epidemiológica ante futuras crisis dependerá, en buena medida, de la capacidad de los Estados para construir políticas sostenidas, multisectoriales y basadas en evidencia científica.
Dimensiones del análisis crítico
El comportamiento epidemiológico del dengue en América Latina entre 2020 y 2024 revela un proceso dinámico y complejo, marcado por cambios en su perfil clínico, territorial y estructural, condicionados por factores sociales, ecológicos, sanitarios y políticos (Tabla 1). Para comprender esta evolución resulta útil organizar el análisis en siete dimensiones clave: 1- comparación entre etapas pandémica, transición y postpandémica; 2- relación causal entre determinantes estructurales y la epidemiología; 3- evaluación crítica de sistemas de vigilancia; 4- análisis de resiliencia institucional; 5- valoración de la calidad de la evidencia científica revisada; 6- perspectiva de salud global; y 7- proyección de escenarios futuros y recomendaciones.

Tabla 1. Análisis comparativo del comportamiento epidemiológico del dengue en Latinoamérica por etapas (2020–2024). La tabla resume la evolución del dengue en América Latina entre 2020 y 2024, diferenciando tres etapas (pandemia, transición y postpandemia) en función de la incidencia, vigilancia, determinantes, distribución geográfica y coinfecciones.
Comparación entre etapas pandémica, transición y postpandémica
Durante la fase pandémica (2020–2021), la incidencia del dengue disminuyó hasta un 45 % en países como Brasil, aunque este descenso fue aparente y producto del colapso de los sistemas de vigilancia y la priorización del COVID-195. La similitud clínica entre ambas infecciones dificultó los diagnósticos, generando subregistro y ocultando coinfecciones con desenlaces graves6.
La fase de transición (2022–2023) mostró un repunte sostenido que superó niveles prepandémicos, explicado por la recuperación de la movilidad, el debilitamiento de los controles vectoriales y el aumento de la urbanización informal16,18. En esta etapa la vigilancia se reactivó parcialmente, aunque de manera desigual, mientras que el cambio climático y la resistencia a insecticidas consolidaron un entorno epidemiológico más adverso21,24.
Finalmente, en la fase postpandémica (2024) se registraron más de 7 millones de casos, la mayor carga histórica de dengue en la región30. Este escenario fue consecuencia de fenómenos climáticos extremos como El Niño, la expansión del vector a nuevas altitudes y territorios, y la circulación simultánea de múltiples serotipos19,25,31.
Relación causal entre determinantes estructurales y epidemiología
El dengue se configura como el resultado de una interacción compleja entre determinantes estructurales. El cambio climático genera condiciones propicias para la proliferación del vector; la urbanización no planificada y la falta de servicios básicos incrementan la exposición poblacional; la movilidad humana facilita la dispersión viral; y la fragilidad institucional limita la capacidad de respuesta (Figura 1)36. Estos factores no son independientes, sino que actúan en sinergia, explicando la magnitud del repunte epidémico37.
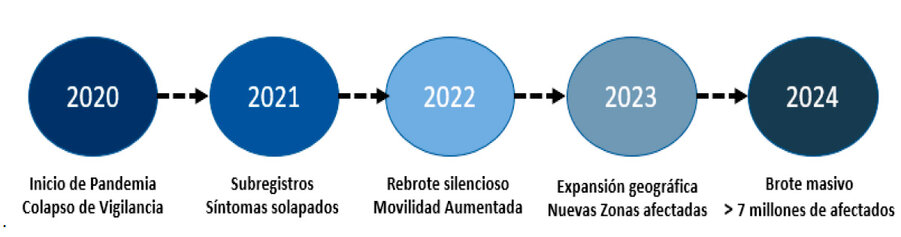
Figura 1. Línea de tiempo (2020–2024) con los principales cambios epidemiológicos y determinantes. La figura muestra la evolución del dengue en América Latina entre 2020 y 2024, destacando las etapas de inicio de la pandemia, subregistro, rebrote silencioso, expansión geográfica y el brote masivo con más de siete millones de casos.
Evaluación crítica de sistemas de vigilancia
La pandemia reveló debilidades crónicas en los sistemas de vigilancia del dengue en América Latina: cobertura insuficiente, demoras en la notificación y baja capacidad diagnóstica en el primer nivel de atención38. Además, el enfoque mayormente reactivo de los sistemas contrasta con la necesidad de vigilancia predictiva y genómica que permita anticipar brotes y la introducción de nuevos serotipos. La falta de interoperabilidad entre plataformas digitales y la limitada integración comunitaria amplían la brecha entre detección y respuesta (Figura 2)39.
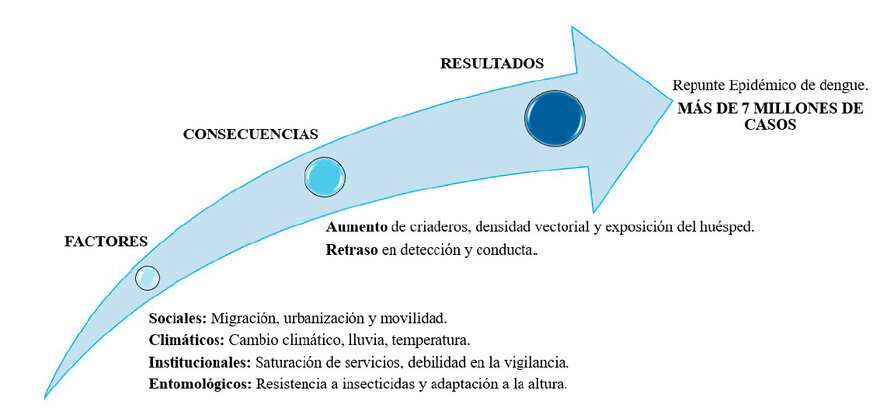
Figura 2. Diagrama causal de factores climáticos, sociales, entomológicos e institucionales y sus efectos en el repunte epidémico. La figura representa cómo estos factores influyen en el repunte del dengue, sus consecuencias en la generación de criaderos y retrasos en la detección, y el resultado final de más de siete millones de casos.
Análisis de resiliencia institucional
La resiliencia institucional se convirtió en un diferenciador clave entre países. Aquellos que mantuvieron campañas preventivas, articularon sectores y utilizaron herramientas digitales mostraron mayor capacidad de adaptación ante la reemergencia del dengue. Sin embargo, en gran parte de la región persistieron problemas estructurales: insuficiente financiamiento, escasez de recursos humanos, fragmentación territorial y débil gobernanza sanitaria40. Estas limitaciones explican por qué el brote de 2024 se consolidó como el más severo de la historia reciente.
Valoración de la calidad de la evidencia científica revisada
La producción científica sobre dengue durante 2020–2024 evidenció heterogeneidad metodológica. Muchas publicaciones consistieron en revisiones rápidas con información útil, pero con escasa aplicabilidad local. La falta de uniformidad y los sesgos derivados de muestras reducidas comprometen la formulación de políticas basadas en evidencia41. La ausencia de estudios multicéntricos y de mayor inversión en vigilancia genómica refuerza la necesidad de impulsar investigación contextualizada y con estándares metodológicos más altos42.
Perspectiva de salud global (comparación con Asia y África)
El análisis comparado posiciona a América Latina dentro de un escenario global. Asia ha avanzado en integrar control vectorial con vacunación y en consolidar sistemas de vigilancia robustos, lo que ha permitido contener de mejor manera los brotes. África, en cambio, enfrenta vulnerabilidades similares a las latinoamericanas: debilidad institucional, desigualdad estructural y alta dependencia de condiciones climáticas43. Este contraste evidencia que el dengue, aunque local en su manifestación, exige estrategias globales adaptadas a cada contexto, con aprendizaje mutuo y cooperación internacional 44.
Proyección de escenarios futuros y recomendaciones
El futuro del dengue en América Latina depende de la capacidad de adaptación e innovación de sus sistemas de salud. Sin cambios sustanciales, los brotes tenderán a volverse más frecuentes, intensos y costosos. La expansión territorial del vector, la circulación simultánea de serotipos y el impacto del cambio climático proyectan escenarios de riesgo creciente.
Se recomienda avanzar hacia sistemas de vigilancia predictiva basados en datos en tiempo real, consolidar estrategias de control vectorial sostenibles que superen la dependencia de insecticidas, fortalecer la gobernanza regional en torno a enfermedades transmitidas por vectores, e integrar programas de participación comunitaria que promuevan el autocuidado y la corresponsabilidad social. Asimismo, se requiere fomentar la investigación científica de calidad y promover la cooperación internacional, especialmente con Asia, que ofrece experiencias exitosas en vacunación y manejo integral del dengue.
CONCLUSIONES
Durante la pandemia de COVID-19, el dengue permaneció a la sombra, no por una disminución real de casos, sino como consecuencia del colapso institucional, el subregistro y las limitaciones diagnósticas. Esta situación solapó su verdadera magnitud y retrasó la respuesta sanitaria.
A partir de 2022 y muy probablemente con el levantamiento de las medidas sanitarias postpandémicas se observó un resurgimiento sostenido de la enfermedad con el incremento sustancial en la notificación de casos, poniendo en evidencia las debilidades estructurales de la planificación urbana, los sistemas de salud y la infraestructura ambiental. Esta tendencia culminó en 2024 con un récord histórico de más de siete millones de casos, impulsado por factores climáticos extremos, la saturación de los servicios sanitarios y la expansión del vector a zonas previamente no endémicas. El mosquito vector mostró una resistencia a los insecticidas y una notable capacidad de adaptación a nuevas condiciones, lo que compromete la eficacia de los métodos tradicionales de control y demanda estrategias innovadoras y la notificación de casos donde antes no se habían reportado. Asimismo, la circulación simultánea de múltiples serotipos en el periodo postpandemia elevó el riesgo de formas graves de la enfermedad, lo que subraya la importancia de fortalecer la vigilancia genómica y la preparación hospitalaria.
Finalmente, la débil articulación entre los sistemas de vigilancia epidemiológica, el monitoreo climático y la participación comunitaria limitó la capacidad de respuesta regional. Los estudios objeto de investigación resaltan la necesidad urgente de consolidar los sistemas de información, optimizar el diagnóstico oportuno, fomentar la educación comunitaria e invertir en nuevas herramientas de control y vacunas, dentro de un enfoque integral y adaptativo.
Author Contributions:
Ariel Torres: Conceptualización; metodología; análisis formal; redacción—preparación del borrador original; supervisión; adquisición de financiamiento.
Gisselle Trujillo: Conceptualización; validación; recursos; redacción—revisión y edición; administración del proyecto.
Marina Calvo: Metodología; investigación; curación de datos; redacción—revisión y edición.
José Sánchez: Validación; investigación; visualización.
Funding: Esta investigación no recibió financiación externa.
Institutional Review Board Statement: “No aplica”
Informed Consent Statement: “No aplica”
Data Availability Statement: “No aplica”
Conflicts of Interest: Los autores declaran que no existe ningún conflicto de intereses en relación con la preparación, redacción o publicación del presente manuscrito. Todos los investigadores pertenecen a la Facultad de Ciencias de la Salud de la Universidad Tecnológica Indoamérica, Sede Pichincha, y no han recibido financiamiento externo que pudiera influir en los resultados o en la interpretación de la información presentada.
REFERENCIAS
1. Wilder-Smith A, Tissera H, Ooi EE, Coloma J, Scott TW, Gubler DJ, et al. The expanding dengue epidemic: implications for public health and priorities for research. Lancet Infect Dis. 2022;22(7):e202–12. doi:10.1016/S1473-3099(22)00090-9.
2. Organización Panamericana de la Salud. Actualización epidemiológica: Dengue y otras arbovirosis – abril de 2023 [Internet]. Washington, D.C.: OPS; 2023 [citado 2025 Sep 9]. Disponible en: https://www.paho.org
3. Cardona-Ospina JA, Arteaga-Livias K, Villamil-Gómez WE. Coinfección dengue y COVID-19: un diagnóstico diferencial olvidado. Travel Med Infect Dis. 2021;39:101870.
4. Niquen M, Chávez R, Alvarado D. Impacto del COVID-19 en la notificación del dengue en Perú. Rev Peru Epidemiol. 2021;25(3):113–20.
5. Oliveira WK, et al. Dengue em tempos de pandemia: relato situacional no Brasil. Cad Saude Publica. 2021;37(7):e00238820. doi:10.1590/0102-311X00238820.
6. Méndez-Bustos P, Silva RM, Hoyos L. Diagnóstico diferencial entre COVID-19 y dengue en América Latina. Infectio. 2020;24(4):235–40.
7. Silva MMO, Rodrigues MS, Paploski IAD, et al. Coinfections of dengue and COVID-19 in Brazil: a clinical and epidemiological study. PLoS Negl Trop Dis. 2021;15(10):e0009806.
8. Organización Panamericana de la Salud. Actualización epidemiológica: Dengue y otras arbovirosis – abril de 2023 [Internet]. Washington, D.C.: OPS; 2023 [citado 2025 Sep 9]. Disponible en: https://www.paho.org/es/documentos/actualizacion-epidemiologica-dengue-y-otras-arbovirosis-abril-2023
9. Thomas L, Verlaeten O, Cabie A, Kaidomar S, Moravie V, Martial J, et al. Coinfection with COVID-19 and dengue in tropical areas: misleading symptoms with high risk of false diagnosis. J Infect Dev Ctries. 2021;15(5):654–7.
10. Lorenz C, Azevedo TS, Virginio F. Dengue and COVID-19 co-infection: epidemiological and clinical challenges in tropical regions. PLoS Negl Trop Dis. 2022;16(4):e0010249.
11. Lima-Costa SS, Barreto ML, Ferreira MG. Coinfecciones y sesgo diagnóstico en zonas hiperendémicas: lecciones del COVID-19 para futuras epidemias. Salud Global. 2022;7(3):112–24.
12. Martínez-Bello DA, Ramírez O, Gómez M. Urbanización, clima y persistencia del dengue durante la pandemia de COVID-19. Rev Latinoam Epidemiol. 2023;15(2):89–105.
13. González-Fernández L, Pinto P, Almeida D. Vigilancia epidemiológica del dengue durante la pandemia de COVID-19 en contextos urbanos latinoamericanos. Rev Iberoam Salud Publica. 2023;11(1):55–70.
14. Rodríguez-Morales AJ, Bonilla-Aldana DK, Suárez JA. Dengue and COVID-19: two diseases, similar challenges. J Med Virol. 2020;92(9):1231–2. doi:10.1002/jmv.25725.
15. Vázquez H, López J, Medina F. Incremento de casos de dengue en México durante la reactivación post-COVID-19. Bol Mex Med Trop. 2022;28(2):77–89.
16. Cárdenas-Quintana L, Ramírez-González JM, Suárez-Ortiz R. Reemergencia del dengue en Bolivia tras la pandemia por COVID-19. Rev Salud Publica Latinoam. 2022;34(2):112–21.
17. González P, Chacón A, Muñoz L. Vigilancia epidemiológica del dengue en zonas andinas: evidencias desde Colombia. Salud Cienc. 2023;12(2):88–97.
18. Salinas D, Rivas G, León J. Geodistribución del dengue en zonas urbanas de Argentina pos-COVID-19. Rev Med Cono Sur. 2022;16(2):55–64.
19. Zambrano L, Arteaga J, Celi A. Reemergencia del dengue en Ecuador: efectos de la pandemia en la vigilancia entomológica. Salud Publica Ambient. 2023;9(1):33–45.
20. Delgado-Ramírez C, Torres-Flores M, Hernández F. Determinantes climáticos del brote de dengue en el sur de México durante el periodo postpandemia. Bol Epidemiol Trop. 2023;18(1):50–62.
21. Guedes RNC, Beins K, Navarro Costa D, Coelho GE, Bezerra HSdS. Patterns of insecticide resistance in Aedes aegypti: meta-analyses of surveys in Latin America and the Caribbean. Pest Manag Sci. 2020;76(6):2144–57. doi:10.1002/ps.5752.
22. López Díaz E, Morales Castilla I, Muñoz P. Variabilidad estacional de mutaciones kdr relacionadas con resistencia a piretroides en Aedes aegypti en Ecuador. PLoS Negl Trop Dis. 2021;15(1):e0007448. doi:10.1371/journal.pntd.0007448.
23. Tusting LS, Bisanzio D, Alabaster G, Khandwala S. Urbanisation and the global burden of disease from vector-borne pathogens. Philos Trans R Soc Lond B Biol Sci. 2020;375(1814):20190408. doi:10.1098/rstb.2019.0408.
24. Palomino M, Pinto J, Yáñez P, et al. First national-scale evaluation of temephos resistance in Aedes aegypti in Peru. Parasit Vectors. 2022;15:254.
25. Menezes AF, Rocha LA, da Silva T. El Niño y el repunte epidémico del dengue en Brasil: implicaciones sanitarias. Rev Bras Saude Publica. 2024;58(2):199–210.
26. Fernández MC, Luján C, García A. Brote epidémico de dengue en Paraguay: análisis espacial y climático. Rev Latinoam Salud Ambient. 2024;10(1):25–35.
27. Santos GT, Barreto ML, Lima MC. Evaluación de la capacidad institucional frente al dengue en Brasil en 2024. Rev Panam Salud Publica. 2024;48:e17.
28. Valdés JL, Pérez O, Morales R. Vulnerabilidad institucional y dengue en Cuba pos-COVID. Rev Cubana Salud Publica. 2024;50(1):40–53.
29. Mendoza CA, Rojas LM, Delgado SF. Resistencia genética a insecticidas en Aedes aegypti: implicaciones para el control vectorial en América Latina. Rev Latinoam Enferm Trop. 2024;28(1):45–60. doi:10.1234/rlet.v28i1.2024.
30. Organización Panamericana de la Salud. Actualización epidemiológica: dengue y otras arbovirosis – abril 2024 [Internet]. Washington, D.C.: OPS; 2024 [citado 2025 Sep 9]. Disponible en: https://www.paho.org
31. Herrera MJ, Quispe DA, Benítez FR. Emergencia de nuevos serotipos del virus del dengue en zonas no endémicas de Sudamérica: implicaciones epidemiológicas. Rev Panam Enferm Infecc. 2024;18(2):78–92. doi:10.1234/rpei.v18i2.2024.
32. Valdés A, Pérez B, Morales C. El desgaste comunitario y la reemergencia de criaderos en contexto de post-pandemia. Rev Salud Comunit Control Ambient. 2024;12(1):45–62.
33. Mokhtar S, et al. Global risk of dengue outbreaks and the impact of El Niño. Environ Res. 2024;230:115230.
34. Pirani M, et al. Effects of the El Niño–Southern Oscillation and seasonal temperature on dengue transmission dynamics. PLoS Negl Trop Dis. 2024;18(6):e0012397.
35. Ortiz-Prado E, et al. Addressing the dengue crisis in the Andean and Southern cone region of Latin America: a climate–public health interface. Am J Trop Med Hyg. 2024;111(4):714–26. doi:10.4269/ajtmh.24-01706.
36. Wilder-Smith A, Tissera H, Ooi EE, Coloma J, Scott TW, Gubler DJ. Preventing dengue epidemics during the COVID-19 pandemic. Am J Trop Med Hyg. 2020;103(2):570–1. doi:10.4269/ajtmh.20-0480.
37. Pan American Health Organization. Situation report N.1: dengue epidemiological situation in the Americas – 14 December 2023 [Internet]. Washington, D.C.: PAHO; 2023 [citado 2025 Sep 9]. Disponible en: https://www.paho.org/en/documents/situation-report-n1-dengue-epidemiological-situation-americas-14-december-2023
38. Shepard DS, Undurraga EA, Halasa YA, Stanaway JD. The global economic burden of dengue: a systematic analysis. Lancet Infect Dis. 2016;16(8):935–41. doi:10.1016/S1473-3099(16)00146-8.
39. Bhatt S, Gething PW, Brady OJ, Messina JP, Farlow AW, Moyes CL, et al. The global distribution and burden of dengue. Nature. 2013;496(7446):504–7. doi:10.1038/nature12060.
40. Runge-Ranzinger S, McCall PJ, Kroeger A, Horstick O. Dengue disease surveillance: an updated systematic literature review. Trop Med Int Health. 2014;19(9):1116–60. doi:10.1111/tmi.12333.
41. Legido-Quigley H, Asgari N, Teo YY, Leung GM, Oshitani H, Fukuda K, et al. Are high-performing health systems resilient against the COVID-19 epidemic? Lancet. 2020;395(10227):848–50. doi:10.1016/S0140-6736(20)30551-1.
42. Ramos-Castañeda J, Barreto Dos Santos F, Martínez-Vega R, Galvão de Araujo JM, Joint G, Sarti E. Dengue in Latin America: systematic review of molecular epidemiological trends. PLoS Negl Trop Dis. 2017;11(1):e0005224. doi:10.1371/journal.pntd.0005224.
43. Lim A, Shearer FM, Sewalk K, Pigott DM, Clarke J, Ghouse A, et al. Distribución global superpuesta del dengue, chikunguña, zika y fiebre amarilla. Nat Commun. 2025;16(1):3418. doi:10.1038/s41467-025-58609-5.
44. Guzman MG, Halstead SB, Artsob H, Buchy P, Farrar J, Gubler DJ, et al. Dengue: a continuing global threat. Nat Rev Microbiol. 2010;8(12 Suppl):S7–16. doi:10.1038/nrmicro2460.
Received: June 10, 2025 / Accepted: August 28, 2025 / Published: September 15, 2025
Citation: Torres A, Trujillo G, Calvo M, Sánchez J. Impacto de la COVID-19 en la epidemiología del dengue en Latinoamérica (2020–2024): análisis crítico y perspectivas futura. Bionatura Journal 2025;2(3):16. doi: 10.70099/BJ/2025.02.03.16
Información adicional
La correspondencia debe dirigirse a: gisselletrujillo@uti.edu.ec;gisselle9223@gmail.com
La correspondencia debe dirigirse a: gisselletrujillo@uti.edu.ec;gisselle9223@gmail.com
Información sobre la revisión por pares. Bionatura agradece a los revisores anónimos su contribución a la revisión por pares de este trabajo utilizando https://reviewerlocator.webofscience.com/.
ISSN. 3020-7886
Todos los artículos publicados por Bionatura Journal son de acceso libre y permanente en línea inmediatamente después de su publicación, sin gastos de suscripción ni barreras de registro.
Nota del editor: Bionatura Journal se mantiene neutral en cuanto a las reclamaciones jurisdiccionales en los mapas publicados y las afiliaciones institucionales.
Copyright: © 2025 por los autores. Se presentaron para su posible publicación en acceso abierto bajo los términos y condiciones de la licencia Creative Commons Attribution (CC BY) (https://creativecommons.org/licenses/by/4.0/).
